 A caxumba é doença causada por um vírus RNA da família Paramyxoviridae. O período de incubação varia de 12 a 25 dias após a exposição, com média de 16-18 dias. Embora o vírus da caxumba tenha sido detectado de sete dias antes até 11 a 14 dias após o início da parotidite, a maioria dos resultados positivos e as mais altas cargas virais ocorrem mais próximas do início da parotidite e diminuem rapidamente depois disso.
A caxumba é doença causada por um vírus RNA da família Paramyxoviridae. O período de incubação varia de 12 a 25 dias após a exposição, com média de 16-18 dias. Embora o vírus da caxumba tenha sido detectado de sete dias antes até 11 a 14 dias após o início da parotidite, a maioria dos resultados positivos e as mais altas cargas virais ocorrem mais próximas do início da parotidite e diminuem rapidamente depois disso.
A caxumba é, portanto, mais infecciosa nos dias que antecedem e depois do aparecimento de parotidite. A transmissão ocorre mais provavelmente antes e cinco dias após o aparecimento da parotidite (até nove dias). Pessoas assintomáticas ou durante os pródromos da doença também podem transmitir a infecção.
A caxumba caracteriza-se por aumento das glândulas parótidas e pode ser acompanhada de febre e dor à mastigação e ingestão de líquidos ácidos. Em cerca de 1/3 das pessoas, o acometimento das glândulas não é aparente e em 10% dos casos pode cursar com meningite viral. Outras complicações reportadas são: orquite, tireoidite, artrite, glomerulonefrite, miocardite, ataxia cerebelar. As complicações associadas à caxumba podem ocorrer na ausência de parotidite, possivelmente retardando o diagnóstico da doença.
Nem todos os casos de parotidite, especialmente aqueles esporádicos e isolados, são devido à infecção pelo vírus da caxumba. A parotidite pode ser causada por outros vírus tais como parainfluenza do tipo 1 e 3, Epstein-Barr, influenza, coxsackie A, echovirus, vírus da coriomeningite linfocítica, HIV. Também pode estar relacionada a causas não infecciosas, tais como drogas, tumores, doenças imunológicas e obstrução do ducto salivar.
Investigação diagnóstica
Na era pós-vacina, a maioria dos casos de caxumba ocorre em adolescentes, adultos jovens e estudantes universitários.
O diagnóstico geralmente é clínico e a confirmação laboratorial compreende o isolamento viral ou reação em cadeia da polimerase em tempo real (RT-PCR) de amostras de swab bucal, saliva e líquor, além de sorologia (IgG e IgM).
O hemograma geralmente revela uma contagem leucocitária e diferencial normais, sendo que leucocitose tem sido observada em casos de meningite, orquite ou pancreatite por caxumba.
O teste sorológico é realizado somente com amostras pareadas, a primeira amostra colhida na fase aguda da doença e a segunda, 15 a 20 dias após a primeira. Resultado somente com a primeira amostra não tem valor diagnóstico. Um teste de IgM positivo para caxumba pode indicar infecção recente. O teste geralmente permanecerá positivo por até quatro semanas. No entanto, resultados falsonegativos foram observados em até 50% das amostras de pessoas com caxumba que foram vacinadas anteriormente. A IgG será diagnóstica se houver um aumento de 4 vezes entre os títulos de anticorpos da fase aguda e convalescente. A amostra inicial deve ser coletada aproximadamente quatro dias depois do início dos sintomas e a segunda, 2 a 3 semanas depois do início dos sintomas. Um aumento de quatro vezes, demonstrado por ensaio quantitativo, ou uma soroconversão de negativo para positivo em imunoensaio enzimático, é considerado diagnóstico. Ressalta-se que esse aumento pode não ser observado em pessoas vacinadas, portanto, um teste negativo não descarta a infecção.
O uso da reação em cadeia da polimerase (PCR) possibilita uma confirmação mais rápida e precisa de caxumba. O teste é feito diretamente na amostra clínica, de preferência na saliva.
No líquor a linfocitose é predominante em casos de meningite e encefalite por caxumba e esta pleocitose pode se desenvolver em 50% dos casos de caxumba clínica. A pressão liquórica, glicose e proteínas geralmente são normais.
O isolamento viral seletivo tem sucesso limitado porque a replicação do vírus da parotidite é transitória. O vírus tem sido isolado com frequência no LCR, na saliva, na urina ou no líquido seminal durante a primeira semana dos sintomas clínicos; o isolamento viral bem-sucedido diminui significativamente depois da primeira semana.
O nível sérico de amilase pode ser elevado em parotidite e pancreatite por caxumba (dor abdominal, calafrios, febre e vômitos persistentes), mas o teste é inespecífico.
Tratamento
O tratamento da caxumba é sintomático.
Prevenção da caxumba - vacinas virais combinadas tríplice (sarampo, caxumba e rubéola – SCR) e quádrupla (sarampo, caxumba, rubéola e varicela – SCR-V)
O objetivo da vacinação de rotina é reduzir as taxas de incidência da caxumba e a eliminação do sarampo e rubéola. A vacina tríplice viral foi incorporada ao calendário básico de vacinação aos 12 meses de idade em 1996, sendo que uma segunda dose era aplicada em campanhas de seguimento. A segunda dose da vacina passou a integrar o calendário básico aos 4 a 6 anos de idade em 2006. Desde 2013 o Ministério da Saúde recomenda uma dose da vacina tríplice viral aos 12 meses e uma dose da vacina quádrupla viral aos 15 meses de idade. As Sociedades Brasileira de Pediatria (SBP) e Brasileira de Imunizações (SBIm) recomendam que, aos 12 meses, a criança receba também uma dose da vacina varicela. Para crianças maiores, adolescentes e adultos recomendam-se duas doses com intervalo de 1 mês entre elas com a vacina tríplice ou quadrupla viral.
As vacinas tríplice e quádrupla virais são vacinas de vírus vivos atenuados, portanto, contraindicadas para gestantes e imunodeprimidos. Na maioria dos países, inclusive no Brasil, para o componente caxumba é usada a cepa Jeryl Lynn.
Em um estudo comparativo de pessoas com imunidade contra caxumba devido à vacina versus imunidade adquirida pela doença, os níveis de IgG detectáveis foram menores no grupo vacinado. No entanto, respostas linfoproliferativas específicas do antígeno contra caxumba foram detectadas em 98% de todos os pacientes, demonstrando longa persistência da imunidade celular contra o vírus da parotidite.
A melhor estimativa da eficácia da vacina tríplice viral (com cepa Jeryl Lynn) na prevenção de casos confirmados em laboratório de caxumba em crianças e adolescentes foi de 64% a 66% para uma dose e 83% a 88% para duas doses. Há evidências de diminuição da imunidade ao longo do tempo, portanto, uma falha vacinal secundária poderia ser importante fator de risco durante surtos da doença.
Reações adversas às vacinas são raras. As reações adversas mais comuns incluem reações locais, febre baixa e erupção cutânea. Também pode ocorrer parotidite, 5 a 10 dias após a aplicação.
Surtos de Caxumba na era pós-introdução da vacina
Durante surtos de caxumba em comunidades com alta cobertura vacinal, a proporção de casos que ocorrem entre pessoas que tenham sido vacinadas pode ser elevada, o que pode não significar que a vacina não seja eficaz.
A eficácia da vacina é avaliada comparando-se a taxa de ataque em pessoas vacinadas com não vacinadas. A ocorrência de surtos em populações com alta cobertura vacinal, pessoas não vacinadas contra caxumba geralmente têm uma taxa de ataque da infecção muito maior do que aquelas corretamente vacinadas (com duas doses da vacina).
O CDC (Centers for Disease Control and Prevention) apresenta o seguinte exemplo como forma de demonstrar o que ocorre durante surtos em populações com alta cobertura vacinal: “Supondo que um surto ocorra em uma comunidade de 1.000 pessoas e que dessas, 950 tenham recebido duas doses da vacina e 50 não sejam vacinadas (cobertura vacinal, portanto de 95%), a taxa de ataque entre os não vacinados (50) seria de 30% e 15 pessoas não vacinadas adoeceriam. Entre as pessoas vacinadas (950), a taxa de ataque seria 3%, e 29 pessoas vacinadas adoeceriam. Por conseguinte, das 44 pessoas que adoeceriam durante esse surto, a maioria (29, ou 66%) estavam entre os vacinados. Isso não implica que a vacinação não tenha sido eficaz. Na verdade, pessoas não vacinadas tiveram 10 vezes mais chances de ficar doente do que aquelas adequadamente vacinadas, no entanto, o número de vacinados em populações com boa cobertura vacinal é muito maior. Além disso, se nenhuma das 1.000 pessoas fosse vacinada, o surto teria resultado em 300 casos a não de apenas 44 casos. ”
A imunização depois da exposição (vacinação de bloqueio) não tem sido útil na proteção contra a disseminação da doença. No entanto, recomenda-se a vacinação da comunidade em surto na tentativa de diminuir o número de suscetíveis e proteger futuras exposições.
Casos de caxumba ocorridos no Estado do Rio de Janeiro:
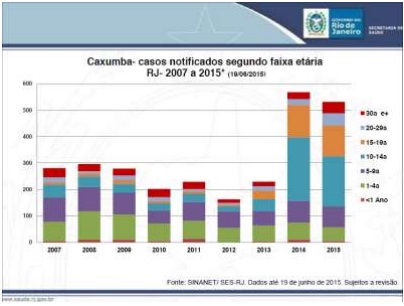
Nos últimos 2 anos tem se observado um aumento no número de casos notificados de caxumba, principalmente em 2015, com 531 casos até 19 de junho. Os adolescentes foram os mais acometidos (Gráficos 1 e 2).
Gráfico 1 - Caxumba - casos notificados no Estado do Rio de Janeiro - 2007 A 2015 (SINAN até 19/06/2015)
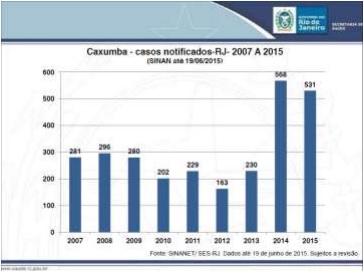
Gráfico 2- Caxumba - proporção de casos notificados por faixa etária no Estado do Rio de Janeiro - 2007 a 2015 (19/06/2015)
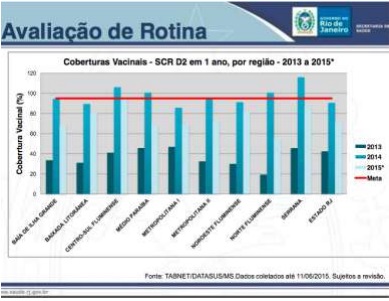
Cobertura Vacinal no Estado do Rio de Janeiro
As coberturas vacinais para a primeira dose em crianças com 1 ano de idade, em geral são boas, mas, em algumas regiões do estado, não atingem a meta de no mínimo 95%. Para a dose 2 (D2), no segundo ano de vida, as coberturas vacinais não atingiram a meta de 95%, na maioria das regiões do estado (Gráfico 3).
Gráfico 3 - Coberturas Vacinais - SCR D2 em > 1 ano, por região do Estado do Rio de Janeiro - 2013 a 2015
Referências
BMJ. Best Practice. Caxumba. Disponível em http://brasil.bestpractice.bmj.com/bestpractice/monograph/1037/diagnosis/step-by-step.html. Último acesso em 18.07.15.
CDC. Mumps. Disponível em http://www.cdc.gov/mumps/hcp.html. Último acesso em 18.07.15.
CDC. VPD Surveillance Manual, 5th Edition, 2012 Mumps: Chapter 9-1. Disponível em http://www.cdc.gov/vaccines/pubs/surv-manual/chpt09-mumps.pdf. Último acesso em 18.07.15.
Fonte: Isabella Ballalai – Membro do comitê de Saúde Escolar da SOPERJ e presidente da SBIm
Tânia Cristina de M. Barros Petraglia – Presidente do comitê de Infectologia da SOPERJ e vice presidente da SBIM-RJ
Aroldo Prohmann de Carvalho – Presidente do Departamento de Infectologia da SBP


